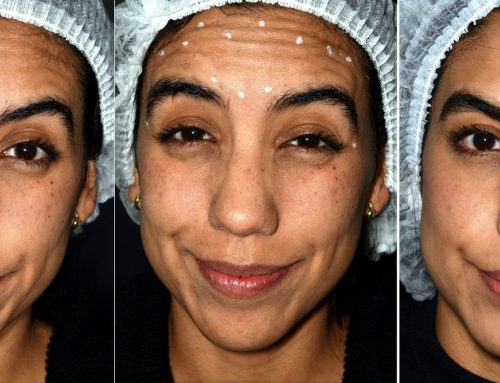
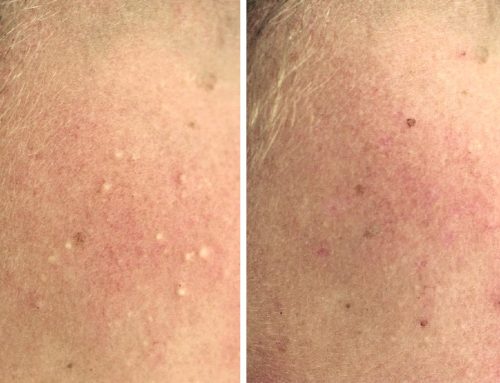
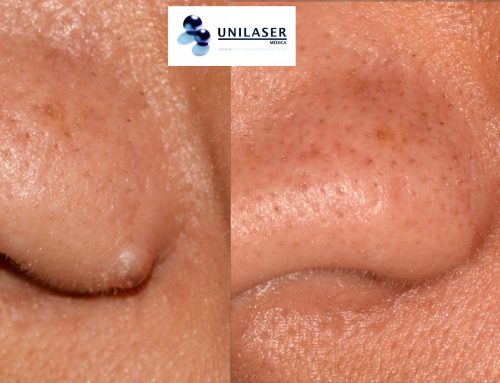
Dr. Daniel Rivera
Residente II cirugía plástica, reconstructiva y estética Universidad Militar Nueva Granada, Bogotá, Colombia año 2018. Publicada 6 Noviembre 2018
Nueva redacción Adrián Ríos 26 Septiembre 2023
La degradación del ácido hialurónico por el organismo se da mediante mecanismos escalonados.
El ácido hialurónico o hialuronán (HA) es un polisacárido que se encuentra de manera natural en múltiples tejidos y células de la mayoría de organismos y cuya estructura molecular está altamente conservada entre las especies,1,6.
Esto permite que pueda ser extraído de múltiples fuentes, usualmente colonias específicas de bacterias 2,6.
La molécula consiste en una unidad básica de dos azúcares: ácido glucurónico y N-acetil-glucosamina que se repiten en grupos de 30.000 unidades1.
El ácido glucurónico es fuertemente hidrofílico debido a su grupo carboxilo que contiene dos átomos de oxígeno electronegativos los cuales atraen los electrones del átomo de hidrógeno del agua.
La acetil glucosamina le da la estructura .
En la naturaleza, se forma en la superficie celular de los fibroblastos por extrusión a la membrana extracelular
Para disminuir la solubilidad en agua y por lo tanto aumentar el tiempo de duración del relleno se generan enlaces cruzados a partir de agregar grupos hidróxilo4 ( esterificación ) en grados variables, de tal forma que a mayor cantidad de enlaces se disminuye la solubilidad 2,3. Este tipo de esterificación disminuye la reacción de los de los fibroblastos para la degradación celular1,2.
Exponiendo el material al organismo puede ocurrir de forma atípica tanto una pérdida repentina del efecto en vez de una disminución progresiva4. como el efecto inverso: un reemplazo de parte del relleno por tejido autógeno3.

Narins, R. S., & Mariwalla, K. (2018). 4 – NASHA family. Soft Tissue Augmentation (Fourth Edition, pp. 17–24). Elsevier Inc. http://doi.org/10.1016/B978-0-323-47658-4.00004-6
La degradación del ácido hialurónico por el organismo se da mediante mecanismos escalonados a través de 3 vías diferentes5,6:
Recambio local del ácido hialurónico: Los fibroblastos migran y proliferan en el espacio de aplicación del ácido hialurónico y forman estructuras reticulares por varias razones:
- La inyección genera estrés mecánico en la dermis la cual activa los fibroblastos e incrementa los constituyentes como el colágeno, la elastina y los proteoglicanos en la dermis3.
- Los fibroblastos también son activados por el ácido hialurónico per se.
- Las células expresan CD44 y CD168 como receptores hialuronan causando proliferación y migración de dichas células3.
- Los fibroblastos también elaboran hialuronidasa (HYAL1 y HYAL2 las más importantes en humanos5), enzima que degrada al HA, y son capaces de internalizar tanto el HA como los productos de su lisis1.
- La degradación por medio enzimático divide la macromolécula de ácido hialurónico en polímeros pequeños con longitudes variables de cadenas diméricas1,5.
Recambio sistémico del ácido hialurónico: Da cuenta del 85% del catabolismo total.
- Difiere en la epidermis de la dermis.
- En la epidermis prevalece una degradación local que tarda solo entre 2-3 horas, mientras que en la dermis es de 1 a 2 días. Es por esto que la aplicación tópica de HA no consigue efectos de más de dos horas mientras que las inyecciones intradérmicas terminarán en pocos días siendo diluidas por el organismo.
- El HA es eliminado por drenaje linfático vía receptores en el endotelio5 con los pasos finales de la eliminación sucediendo en el hígado, riñones y posiblemente el bazo6.
- La degradación extracelular se piensa que se inicia tras la liberación de la red de la matriz extracelular por mecanismos no enzimáticos5,6.
Escisión del HA por radicales libres: La degradación también se puede dar por mecanismos no enzimáticos relacionada con el estrés celular que llevan a la producción de radicales libres. Se desconoce la proporción real de HA que sufre recambio por este mecanismo.
Referencias
- Price, R. D., Berry, M. G., & Navsaria, H. A. (2007). Hyaluronic acid: the scientific and clinical evidence. Journal of Plastic, Reconstructive & Aesthetic Surgery, 60(10), 1110–1119. http://doi.org/10.1016/j.bjps.2007.03.005
- Carruthers, J. D. A., Glogau, R. G., & Blitzer, A. (2008). Advances in Facial Rejuvenation: Botulinum Toxin Type A, Hyaluronic Acid Dermal Fillers, and Combination Therapies???-Consensus Recommendations. Plastic and Reconstructive Surgery, 121(SUPPLEMENT), 5S–30S. http://doi.org/10.1097/PRS.0b013e31816de8d0
- Mochizuki, M., Aoi, N., Gonda, K., Hirabayashi, S., & Komuro, Y. (2018). Evaluation of the In Vivo Kinetics and Biostimulatory Effects of Subcutaneously Injected Hyaluronic Acid Filler. Plastic and Reconstructive Surgery, 142(1), 112–121. http://doi.org/10.1097/PRS.0000000000004496
- Narins, R. S., & Mariwalla, K. (2018). 4 – NASHA family. Soft Tissue Augmentation (Fourth Edition, pp. 17–24). Elsevier Inc. http://doi.org/10.1016/B978-0-323-47658-4.00004-6
- Anderegg, U., Simon, J. C., & Averbeck, M. (2014). More than just a filler – the role of hyaluronan for skin homeostasis. Experimental Dermatology, 23(5), 295–303. http://doi.org/10.1111/exd.12370
- Coleman, S. R. (2006). Cross-Linked Hyaluronic Acid Fillers. Plastic and Reconstructive Surgery, 117(2), 661–665. http://doi.org/10.1097/01.prs.0000200913.34368.79